Cet article est publié dans le cadre du colloque « Transmission » organisé par l'Université de Strasbourg et l'IUF, qui se tiendra les 28, 29 et 30 mai prochains, et dont nous sommes partenaires.
Notre équipe, en Australie, a développé un emballage similaire à une boîte à œufs à l’échelle microscopique, capable de transporter des cellules pancréatiques vivantes. Ces précieuses cellules sont ensuite utilisées pour guérir des patients diabétiques.
Notre microscopique « boîte à œufs » procure une oxygénation optimale des cellules. Elle permet aussi de séparer physiquement les unes des autres ces fragiles cellules – appelées îlots de Langerhans – pour les protéger pendant le transport, comme expliqué dans l’article que nous venons de publier dans la revue Endocrine Connections.
Le seul remède pour guérir le diabète, hormis la greffe du pancréas (associée à une mortalité élevée), consiste à transplanter chez le patient des îlots de Langerhans prélevés sur un donneur. Cette procédure est réservée aux malades souffrant d’un diabète de type I avec de lourde complications.
La transplantation des îlots de Langerhans peut guérir le diabète
Chez les patients souffrant de diabète de type I, le pancréas n’est plus capable de produire de l’insuline, l’hormone responsable du métabolisme du glucose. Ces patients doivent constamment mesurer leur taux de glucose et le réguler tout au long de la journée par des injections d’insuline à intervalles réguliers.
Les variations du niveau de glucose dans le sang ont, sur le long terme, des conséquences dramatiques sur la santé de ces patients, conduisant à des maladies des yeux, des reins, du système nerveux et maladies cardiovasculaires.

Normalement, l’insuline est produite par les cellules-β (prononcez cellules bêta). Les cellules-β se trouvent dans un groupe de cellules appelé « îlot de Langerhans » ou îlot en cours, localisé dans le pancréas. Avec les cellules-β, cinq autres types de cellules dans l’îlot produisent chacune respectivement une hormone. Ensembles, ces cellules régulent le taux de glucose dans le sang.
L’idée de transplanter des îlots sains chez des patients diabétiques est devenue une réalité vers la fin des années 1980, quand le Dr Camillo Ricordi mis au point une méthode permettant d’isoler une quantité d’îlots suffisante pour la transplantation. Maintenant, avec les progrès faits dans les médicaments anti-rejet, la transplantation d’îlots est utilisée pour traiter des patients atteints de diabète de type I. Plusieurs centaines de patients ont déjà reçu une transplantation dans le monde en suivant ce procédé. L’autre avantage de cette approche est qu’elle ne nécessite qu’une petite ouverture de l’abdomen pour déposer les îlots, permettant une rapide convalescence après la chirurgie.

Une forte demande mais une faible disponibilité
Comme toute greffe, la transplantation d’îlots est limitée par le faible nombre de donneurs d’organe et une population croissante de patients – au niveau mondial, plus de 425 millions de personnes sont atteintes de diabète, type I et II confondus.
Mais il y a aussi un autre facteur qui limite le nombre de transplantations. Une fois séparés du pancréas, les îlots sont très fragiles et plus de 35 % périssent avant même de pouvoir être greffés.
Améliorer la survie des îlots avant leur transplantation ouvre la possibilité d’augmenter le nombre de procédures et le succès de ces procédures pour les patients.
Patrick (Toby) Coates, directeur du service de transplantation rénal et îlots au Royal Adelaïde Hospital nous confie :
« Si nous pouvions préserver plus d’îlots avant la transplantation, les patients pourraient être soignés avec une seule transplantation quand aujourd’hui, nous avons besoin de plusieurs donneurs d’organes et plusieurs transplantations pour guérir un seul patient diabétique. »
Le nombre de transplantations varie chaque année en fonction du nombre de donneurs (personnes décédées ayant autorisé le don de leurs organes), et de la compatibilité immunologique entre le donneur et le patient.

Traiter plus de patients : un challenge logistique
Quand un pancréas est obtenu d’un donneur, une procédure spéciale est nécessaire pour extraire les îlots localisés dans cet organe. Cet isolement ne peut s’accomplir que dans un environnement stérile, avec des équipements dédiés à cette procédure.
En Australie, comme dans d’autres pays, cet isolement est centralisé à Melbourne et à Sydney et les îlots sont envoyés ensuite dans les différents centres de transplantation à travers le pays. Mais parce que les îlots sont composés de cellules qui ont une très grande activité métabolique, ils ont besoin de beaucoup de nutriments et d’oxygène. Sans ces derniers, les cellules ne peuvent générer ni de l’insuline, ni les autres hormones requises pour la régulation du niveau de sucre dans le sang.
Une fois déconnectés du réseau sanguin du donneur, les îlots commencent rapidement à être affamés et à s’asphyxier, et leurs chances de survie diminuent.
Améliorer le transport des îlots
Plusieurs laboratoires à travers le monde essayent d’étendre la durée de conservation des îlots. Nous avons développé deux nouvelles technologies qui permettent de remédier aux causes du dépérissement des îlots pendant le transport – en leur donnant de l’oxygène et en les protégeant des dommages physiques.
La première innovation, décrite dans l’article publié par notre équipe en 2017, est un revêtement qui relargue de l’oxygène une fois en contact avec les îlots. Nous avons démontré que ce revêtement peut délivrer assez d’oxygène pour permettre la survie de cellules-β animales dans un environnement avec peu d’oxygène (comme durant le transport). Nous espérons que nous pourrons rapidement transférer cette technologie pour permettre la conservation d’îlots humains pendant le transport.
Mais ceci n’est pas l’unique challenge : les mouvements des îlots pendant le transport peuvent aussi les endommager. Actuellement, les îlots sont transportés sous forme d’une solution composée de nutriments dans laquelle ils peuvent flotter librement dans des sacs stériles. Quand le sac bouge pendant le transport, les îlots sont secoués et peuvent s’entrechoquer. Tous ces mouvements et secousses peuvent détruire les îlots et dissocier l’agrégation des cellules.
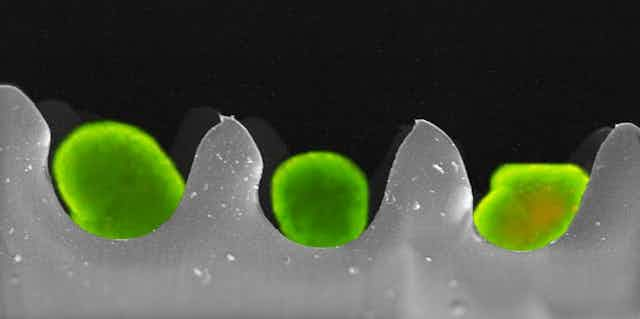
Après avoir testé plusieurs biomatériaux et différentes formes de récipients, nous avons développé un emballage de type boîte à œufs. Ce contenant sépare les îlots – qui ont une forme sphérique – les uns des autres et permet de les préserver pendant le transport.

Un espoir pour le futur
Nous avons testé cette technologie pour transporter par avion des îlots d’origine animale et humains entre le centre d’isolement situé à Melbourne et le centre de transplantation situé à Adélaïde, à 650 km de là. Ce transport dure en moyenne six heures porte à porte et notre boîte à œufs s’est révélée capable d’améliorer la survie des îlots.
Utiliser cette technologie pour les patients pourrait permettre d’offrir une transplantation à une plus large population de diabétiques. Notre technologie de transport doit maintenant être adaptée pour pouvoir transporter les 500 000 îlots nécessaires pour guérir un seul patient.
Mais un défi plus grand encore nous attend : améliorer la survie des îlots après leur transplantation. De nouveau biomatériaux et méthodes de fabrication peuvent nous aider à relever ce challenge en développant des implants pouvant faciliter la connexion des nouveaux îlots au système vasculaire du patient. Ces implants pourraient aussi améliorer l’accès de la greffe aux nutriments et à l’oxygène vital pour son bon fonctionnement.
Notre collaborateur Bernie Tuch de l’université de Sydney pense que cette approche est prometteuse :
« De nouveaux dispositifs médicaux faits à partir de matériaux biocompatibles qui protègent les îlots après leur implantation pourraient améliorer encore plus la procédure de transplantation et permettre à plus de patients de bénéficier de ce traitement. »