« Mal de dos ? Le bon traitement, c’est le mouvement ». Le slogan est martelé depuis deux semaines à la télévision et sur des affiches. L’Assurance-Maladie a lancé sa première campagne nationale pour encourager les personnes souffrant de lombalgie à l’activité physique.
L’objectif de cette campagne, programmée jusqu’au 18 décembre, est de lutter contre une idée reçue, selon laquelle rester couché est le meilleur moyen de se remettre d’un tour de rein. Bouger plus est certes bénéfique, mais est-ce si simple ?
Le mal de dos touche environ 1 personne sur 10. Cette douleur persistante au niveau des vertèbres lombaires, situées un peu au-dessus du coccyx, est appelée lombalgie bénigne ou non spécifique. Elle provoque une limitation des mouvements, une sédentarité accrue, des pensées négatives récurrentes, des difficultés émotionnelles et des arrêts de travail à répétition, comme l’établit une étude publiée en 2010.
Certaines personnes se sentent désemparées, près de 60 % des personnes souffrant de lombalgie pensant ne pas pouvoir récupérer. Elles multiplient les traitements et les soins, sans en tirer de bénéfice durable. Et les coûts de prise en charge pour l’Assurance-maladie s’envolent. Ainsi, une étude française sur une cohorte de personnes suivies en médecine générale a montré que la durée de la lombalgie était supérieure à un an chez 81 % des patients, avec un coût moyen total par patient sur six mois de 715 euros, en 2007.
Le reste à charge pour les patients augmente, lui aussi, car l’Assurance-Maladie ne rembourse que 35 à 70 % des soins, selon les cas.
Le mouvement est nécessaire
Pour soigner le mal de dos, le mouvement est nécessaire, comme le souligne la campagne. Prendre les escaliers au lieu de l’ascenseur, s’arrêter une station de métro ou de tramway plus tôt, utiliser un vélo dès que possible pour se déplacer, nager sont un début de réponse. Ces efforts physiques sont un mal pour un bien, bien plus efficaces que le repos pour venir à bout des douleurs lombaires.
Le repos est un mauvais réflexe, acquis lors de maladies épisodiques comme une grippe. En pensant soigner la lombalgie par le repos, on l’aggrave, au contraire. Moins les personnes bougent et moins elles se sentent capables de bouger. L’inactivité physique les rend plus vulnérables à d’autres problèmes de santé. La lombalgie se complique et devient chronique. Ce processus se nomme le cercle vicieux du déconditionnement.
À l’opposé, le danger serait d’aller trop loin, trop vite, trop fort. Prendre des traitements masquant la douleur, pratiquer du sport à outrance ou « faire avec » (en accusant le vieillissement, le surmenage professionnel, le burn-out, les contraintes familiales…) permet d’oublier le mal mais ne règle rien.
Bouger plus, mais pas n’importe comment
Bouger plus, oui, mais pas n’importe comment. La recherche explore de plus en plus le domaine, très riche, des interventions non médicamenteuses. La Haute Autorité de Santé (HAS), l’Inserm comme l’Académie de Médecine s’y intéressent.
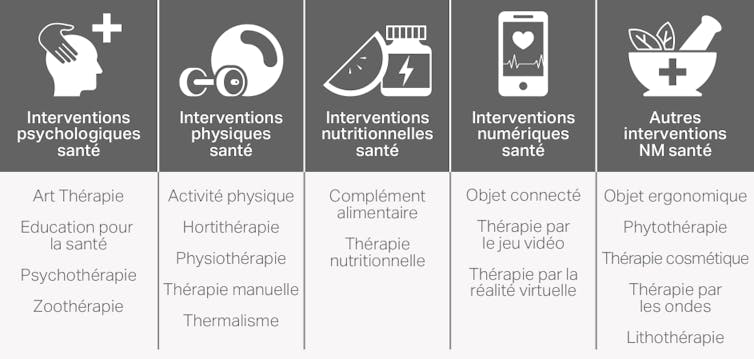
Des interventions non médicamenteuses (INM) spécifiques à la lombalgie vont cibler des aspects musculaires (comme le renforcement des muscles posturaux), neuromusculaires (comme la souplesse), neurologiques (comme la gestion de la douleur), posturaux (comme la station de travail), psychologiques (comme la désensibilisation à la douleur et la régulation du stress), sociaux (comme l’organisation du travail) et environnementaux (comme la literie).
Ces INM vont faire appel à des professionnels formés, masseur kinésithérapeute, ostéopathe, acupuncteur, professeur en activité physique adaptée (APA), psychologue ou professionnel en éducation thérapeutique.
Définir la dose, l’intensité et la fréquence de ces INM pour chaque personne est essentiel pour obtenir des résultats satisfaisants.
Des interventions non médicamenteuses ont fait l’objet d’études cliniques évaluant leur efficacité dans le traitement et la prévention des lombalgies. Il s’agit notamment du Pilates, du dru yoga (une forme de yoga notamment pratiquée en Grande-Bretagne), du tai-chi, des programmes en activité physique adaptée, de l’ostéopathie, de la chiropraxie, de l’acupuncture, d’une cure thermale, de la méthode Back School (une « école du dos » d’origine américaine, née en 1969), de la méthode McKenzie (d’origine néo-zélandaise, née en 1981) et enfin de l’éducation thérapeutique du patient.

Un programme d’ostéopathie spécifique à la lombalgie
Certaines études sont particulièrement intéressantes. Ainsi, l’essai clinique mené par l’équipe du médecin et chercheur britannique Nefyn Howard Williams a évalué les bénéfices d’une méthode d’ostéopathie chez des personnes souffrant de douleurs rachidiennes aiguës et subaiguës (c’est-à-dire de faible intensité). L’essai randomisé contrôlé a inclut 201 personnes âgées de 16 à 65 ans. Elles avaient consulté leur médecin généraliste pour des douleurs dans le cou ou dans le dos apparues entre 2 et 12 semaines auparavant.
Des comparaisons entre le groupe recevant seulement les soins courants et celui suivant 3 à 4 séances d’ostéopathie par un médecin formé ont été réalisées à trois reprises : avant le début de l’intervention, en fin d’intervention (soit 2 mois plus tard) et six mois après l’intervention. Les mesures concernaient l’état de santé lié aux douleurs rachidiennes, la qualité de vie, les dimensions sensorielles et affectives de la douleur et le rapport entre le coût et l’efficacité des soins reçus.
Les séances d’ostéopathie étaient espacées d’une à deux semaines, dans un intervalle de temps maximal de deux mois. Le programme incluait des techniques manuelles et des conseils sur la pratique régulière d’activité physique. Les résultats montrent, à la fin des deux mois d’intervention ostéopathique, une diminution de l’intensité de la douleur rachidienne et une amélioration de la qualité de vie par rapport au groupe servant de contrôle.
Au bout de six mois, la qualité de vie est restée supérieure au groupe contrôle. Par contre, les niveaux de douleur ne différaient plus entre les deux groupes. Les coûts de soins de santé spécifiques aux douleurs rachidiennes ont été significativement supérieurs pour le groupe bénéficiant de l’intervention en ostéopathie (88 euros par patient au total).
Une psychothérapie adaptée à la lombalgie
Autre étude, cette fois avec une psychothérapie. L’essai mené par l’équipe du chercheur suédois Steven Linton, publié en 2015, évalue l’efficacité d’une intervention menée auprès de travailleurs et de leurs employeurs pour prévenir les invalidités dues à un mal de dos. L’intervention est comparée à une prise en charge habituelle des lombalgies.
140 personnes de 27 à 65 ans ont participé à cette étude, réalisée dans une maison de santé suédoise. Elles souffraient d’une douleur lombaire, avec un risque élevé de développer un trouble musculo-squelettique chronique. Les chercheurs ont comptabilisé pour chaque personne les jours d’arrêt de travail liés aux troubles musculo-squelettiques, le recours aux soins, l’état de santé perçu et l’intensité des douleurs. Les mesures ont été faites avant et après l’intervention, puis six mois après l’intervention.
Les participants du groupe test ont reçu, en plus, une intervention psychologique brève basée sur les principes des thérapies cognitivo-comportementales (TCC). Ils ont participé à trois séances en face à face avec un psychologue clinicien. Chaque séance durait entre 60 et 90 minutes. L’objectif principal de l’intervention était d’accroître la capacité des travailleurs à gérer eux-mêmes au quotidien, et notamment sur leur lieu de travail, les difficultés liées à leur expérience de la douleur.
L’étude montre une réduction par deux de la moyenne des jours d’arrêt de travail six mois après l’intervention (38 jours, au lieu de 17). La différence est statistiquement significative par rapport au groupe contrôle. Les chercheurs constatent également une amélioration de l’état de santé perçue et une diminution de l’utilisation des soins pour le groupe test. L’intensité de la douleur ressentie est réduite de manière identique dans les deux groupes.
Le yoga, une intervention non médicamenteuse pertinente
Le yoga fait partie, lui aussi, des interventions non médicamenteuses pertinentes contre les lombalgies. Une méta-analyse publiée en janvier 2017 passe en revue l’ensemble des études scientifiques sur l'utilisation du yoga dans la lombalgie et indique des bienfaits. Ces programmes de yoga comprennent des exercices physiques, des exercices de respiration, des techniques de relaxation et de méditation. Ils favorisent la pleine conscience et renforcent le lien entre le corps et l’esprit.
À qui s’adresser pour espérer venir à bout d’un mal de dos ? Le rôle du médecin généraliste et/ou spécialiste consiste à cerner l’origine de la douleur, sa gravité et son évolution. Il peut ainsi proposer l’intervention non médicamenteuse la plus adaptée à la lombalgie du patient – voire en proposer plusieurs. Celle-ci peut venir en complément de médicaments antidouleur. Ce choix se fait sur la base de la meilleure balance entre les bénéfices et les risques issue des données de la science, de l’expérience du médecin, de la préférence du patient et de la faisabilité de l’intervention.
Les médecins généralistes et spécialistes connaissent de mieux en mieux les INM et le réseau local des professionnels qui les animent. Des mutuelles commencent à rembourser certaines d’entre elles. Contre le mal de dos, il faut bouger plus, mais surtout bouger mieux.

